
Комедоны, более известные как черные точки, знакомы практически каждому подростку. Но они могут портить кожу и в 25, и в 35 лет. Домашние маски, кислотные тоники, скрабы и даже регулярные чистки у косметолога улучшают состояние дермы, но не устраняют сам механизм образования комедонов. Поэтому проблема возвращается. Чтобы избавиться от черных точек, важно понимать, что это не просто поверхностное загрязнение. За их появлением стоят более глубокие процессы. В статье подробно разберем, что представляют собой комедоны, почему они появляются, какие существуют эффективные методы лечения.
Что такое комедоны?
Комедоны — это высыпания, которые возникают из-за закупорки протоков сальных желез кожным салом и ороговевшими клетками эпидермиса. Внешне они выглядят как белые бугорки или черные точки. Чаще всего локализуются на лице, лбу, носу, подбородке, верхней части спины и груди — там, где сальные железы особенно активны. Комедоны считаются легкой формой акне и могут существовать без воспаления, однако при определенных условиях становятся источником более тяжелых проблем с кожей.
Причины появления комедонов
Комедоны — это не просто косметический дефект, а результат внутренних и внешних факторов. Вот основные причины их появления:
- Гормональные изменения — одна из ключевых причин появления комедонов. Особенно это заметно в подростковом возрасте, во время менструаций, беременности, при синдроме поликистозных яичников или в период климакса. Повышенный уровень андрогенов (мужских гормонов) усиливает работу сальных желез, и кожа начинает вырабатывать больше себума. Даже при нормальных анализах кожа может быть чувствительной к андрогенам — это индивидуальная особенность.
- Нарушение отшелушивания кожи (гиперкератоз) — кожа постоянно обновляется, и отмершие клетки должны удаляться естественным образом. Если этот процесс нарушен, клетки скапливаются у выхода волосяных фолликулов, смешиваются с салом и формируют пробки — будущие комедоны.
- Изменение состава кожного сала — важно не только количество кожного сала, но и его качество. При дефиците линолевой кислоты и избытке плотных жирных кислот оно становится более вязким, легче закупоривает поры и быстрее окисляется, придавая черным точкам характерный темный оттенок.
- Размножение бактерий (Cutibacterium acnes) — условно-патогенные бактерии всегда присутствуют на коже, но при закупорке пор получают благоприятную среду для размножения. Они расщепляют сало и выделяют вещества, вызывающие воспаление — так появляются папулы, пустулы и другие элементы акне.
- Комедогенная косметика и неправильный уход — некоторые компоненты средств ухода и макияжа могут способствовать закупорке пор. К таким относятся минеральные и кокосовое масла, ланолин, некоторые силиконы и воски. Даже средства с пометкой «non-comedogenic» не гарантируют полной безопасности — реакция кожи индивидуальна.
- Нарушение защитного барьера кожи — при обезвоживании или повреждении (например, из-за агрессивного очищения или пилингов) кожа начинает вырабатывать больше сала в попытке защититься. Это увеличивает риск образования комедонов, особенно при отсутствии увлажнения и восстановления кожного барьера.
- Образ жизни: стресс, питание, дефициты — хронический стресс повышает уровень кортизола — гормона, усиливающего выработку кожного сала и склонность к воспалениям. Кроме того, рацион с избытком сладостей, выпечки, фастфуда и молочных продуктов может провоцировать появление комедонов. Недостаток витаминов A, D и цинка также нарушает состояние кожи и усиливает проблемы с сальными железами.
Стадии комедонов и возможные осложнения
Комедоны — это начальная форма акне, хронического воспалительного заболевания кожи, которое может прогрессировать от легких невоспалительных элементов до тяжелых форм с серьезными осложнениями. Для правильного выбора тактики лечения важно различать основные стадии формирования комедонов:
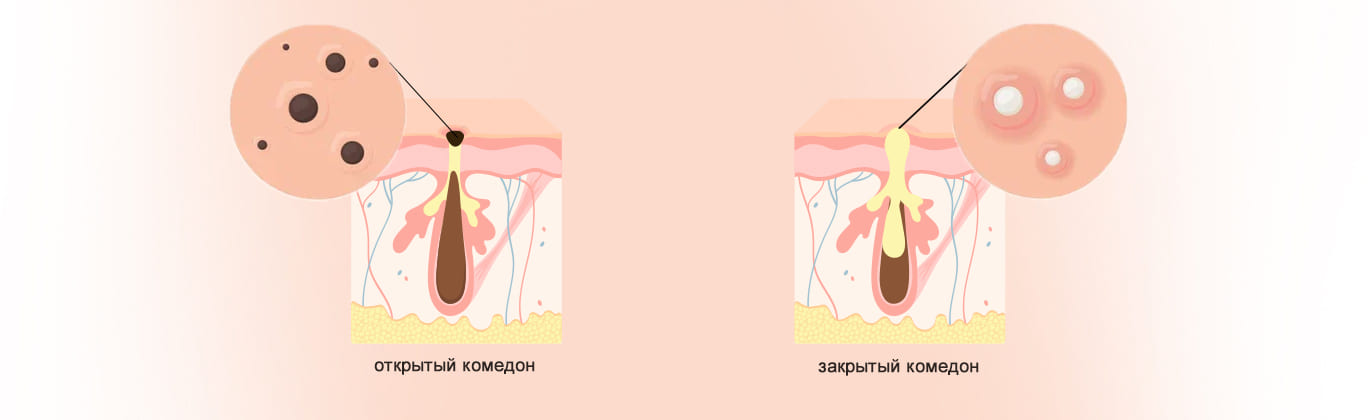
- Открытые комедоны (черные точки) — формируются, когда содержимое поры (себум, ороговевшие клетки) контактирует с воздухом и окисляется. Цвет обусловлен не грязью, а меланином и продуктами окисления липидов. Обычно локализуются в Т-зоне — на носу, подбородке и лбу.
- Закрытые комедоны («белые точки») — закупорка поры происходит под кожей, без доступа кислорода. Поверхность выглядит как плотные, слегка возвышающиеся папулы телесного или белесого цвета. Часто множественные, болезненные при пальпации. На этом этапе кожа становится неровной и шершавой.
- Папулы, пустулы, узлы — в области закупоренной поры начинают активно размножаться бактерии. Это запускает воспалительную реакцию: кожа краснеет, становится чувствительной, появляются болезненные участки и гнойничковые высыпания.
Если воспаление длится долго или повторяется часто, повышается риск осложнений. Одно из наиболее распространенных — поствоспалительная пигментация (постакне). Это темные или красноватые пятна, которые остаются на коже после заживления высыпаний. Кроме того, воспалительный процесс может затронуть глубокие слои дермы и нарушить нормальное восстановление тканей. В таких случаях на коже формируются атрофические или келоидные рубцы, которые трудно поддаются коррекции и могут сохраняться на всю жизнь. Эти изменения ухудшают текстуру дермы и снижают ее эластичность.
Лечение комедонов
Терапия направлена на то, чтобы устранить закупорку пор, регулировать выработку кожного сала и предотвратить воспаления. Эффективная тактика всегда строится на комплексном подходе, который сочетает грамотный домашний уход, использование наружных препаратов и, при необходимости, профессиональные процедуры.
Общие рекомендации
Прежде всего важно наладить правильный ежедневный уход за кожей. Очищение должно быть мягким, но тщательным: используйте гели, пенки или мицеллярную воду, которые не содержат агрессивных ПАВ, спирта и отдушек. Умывайтесь дважды в день — утром, чтобы удалить продукты ночного метаболизма и себум, и вечером, чтобы смыть пыль, загрязнения и остатки макияжа. Важно не пересушивать кожу: слишком частое или интенсивное очищение, а также использование агрессивных скрабов, жестких щеток и мочалок лишь усиливают раздражение, нарушают естественный липидный барьер и могут спровоцировать усиление выработки кожного сала в ответ на стресс. Для дополнительного ухода подберите легкий некомедогенный увлажняющий крем, чтобы поддерживать баланс влаги и защитные функции эпидермиса. Такой деликатный подход помогает снизить риск закупорки пор, уменьшить раздражение и создать базу для эффективного действия лечебных средств.
Наружные препараты
Основу местного лечения составляют препараты, которые регулируют работу сальных желез, стимулируют обновлению клеток и предотвращают воспаление:
- Ретиноиды нормализуют процесс ороговения, препятствуют закупорке пор и уменьшают воспаление. Эти препараты используют под контролем специалиста из-за риска раздражения кожи и пигментации.
- Кислотные средства (салициловая, гликолевая, молочная кислоты) отшелушивают ороговевшие клетки, очищают поры и снижают выраженность воспаления. Средства с салициловой кислотой (2–4%) часто рекомендуют для обработки пораженных участков.
- Антибактериальные препараты назначают при признаках воспаления для снижения количества бактерий и уменьшения риска развития папул и пустул.
- Бензоил пероксид уничтожает бактерии, вызывающие воспаление, и способствует очищению пор.
Подбор схемы и контроль эффективности терапии должен проводить врач, чтобы минимизировать побочные эффекты и выбрать оптимальное сочетание средств. При этом важно учитывать, что потребности кожи могут значительно меняться в зависимости от времени года, уровня солнечного излучения и других внешних факторов. Например, зимой кожа чаще становится суше и чувствительнее, что требует более деликатного ухода и активного увлажнения. А летом при высокой солнечной активности необходимо усилить защиту от ультрафиолета и избегать агрессивных процедур, которые могут повысить риск пигментации. Кроме того, сезонные изменения могут влиять на выраженность себореи и склонность к воспалениям. Поэтому корректировка схемы ухода и лечения проводится индивидуально, с учетом текущего состояния кожи.

Профессиональный уход
Химический пилинг — применяются кислоты разных типов (гликолевая, салициловая, молочная и другие), которые мягко отшелушивают верхний слой кожи, очищают поры от излишков себума и ороговевших клеток, а также стимулируют обновление эпидермиса. Это позволяет предотвратить формирование новых комедонов и улучшить структуру кожи. Пилинги особенно эффективны при легких и средних формах комедонов. Процедуры обычно рекомендуют с 16 лет, когда кожа достаточно сформирована, а возможные риски минимальны. Курс состоит из нескольких сеансов с интервалами в 1-2 недели, что позволяет добиться заметного результата без травмирования кожи.
Чистка лица — механическая чистка проводится вручную: косметолог аккуратно удаляет загрязнения из пор с помощью специальных инструментов. Ультразвуковая чистка использует высокочастотные вибрации, которые мягко очищают кожу от себума, омертвевших клеток и загрязнений без повреждения тканей. Обе процедуры улучшают микроциркуляцию, ускоряют обновление кожи и уменьшают риск воспалений. Их можно проводить с 12–15 лет, если нет противопоказаний и активных высыпаний.
Плазмолифтинг — инъекционная методика, при которой в кожу вводится собственная плазма крови пациента, обогащенная тромбоцитами. Они выделяют факторы роста, которые стимулируют процессы регенерации, уменьшают воспаление и нормализуют работу сальных желез. Плазмолифтинг улучшает структуру кожи, снижает риск повторного появления комедонов. Процедура показана пациентам с 18 лет, поскольку требует сформированной иммунной системы и отсутствия острых воспалительных процессов.
Лазерное лечение СО2 — фракционный углекислотный лазер точечно удаляет микроскопические участки кожи, вызывая контролируемое повреждение тканей. Это запусчкает процесс обновление кожи, уменьшает выраженность воспалений и ускоряет регенерацию тканей. Метод особенно эффективен при выраженных комедонах, постакне и рубцах. СО2 лазер подходит пациентам старше 18 лет и требует грамотного ухода за кожей во время реабилитационного периода.
Лазерная терапия Recosma — неабляционный лазер проникает в глубокие слои кожи, стимулирует выработку коллагена, нормализует секрецию сальных желез и улучшает обменные процессы. В отличие от СО2, эта процедура не повреждает поверхностный слой кожи, поэтому восстановительный период минимален. Recosma рекомендован с 16 лет и подходит для профилактики и лечения легких форм комедонов.
На консультации в клинике «Линлайн» врач внимательно осматривает кожу, уточняет, как давно появились изменения, как они развивались, и какие средства уже использовались. Это помогает точно понять стадию и причины появления комедонов. После этого подбирается индивидуальный план ухода и лечения — от базовых средств до процедур, если они действительно необходимы. Такой подход помогает не просто временно улучшить внешний вид кожи, но и на предупредить повторное появления комедонов.
Стоимость процедур
Источники:
Guidelines of care for the management of acne vulgaris
https://pubmed.ncbi.nlm.nih.gov/26897386/
The role of inflammation in the pathology of acne
https://pubmed.ncbi.nlm.nih.gov/24062871/
Large-scale worldwide observational study of adherence with acne therapy











 26.06.2025
26.06.2025 8015
8015







 02.10.2025
02.10.2025







 Телефон:
Телефон: Почта:
Почта:












Рейтинг читателей
Задать вопрос о процедуре
Сообщение